|
Le trouble bipolaire est une maladie mentale faisant partie de la famille des troubles graves de l’humeur. Autrefois appelé « psychose maniaco-dépressive », il se caractérise par des périodes maniaques (excitation pathologique) et des épisodes dépressifs (grande tristesse). Entre les deux pôles, se trouve l’état normal appelé « euthymie ».
Cette affection de l’humeur, comme la plupart des autres maladies mentales sont de celles qui n’ont aucune importance aux yeux de la société haïtienne qui, depuis belle lurette considère qu’une personne n’a des problèmes mentaux que si elle se met à lancer des pierres et marcher nue à travers les rues. Cet article qui cible principalement la société haïtienne vous fera découvrir cette psychose (maladie mentale d’origine discutée) essentiellement chez les adolescents. L’adolescence est l’une des périodes les plus difficiles dans l’histoire d’une personne. A ce stade, des changements se font au niveau physique, aussi bien que mental, mais ce dernier est complètement négligé. Et partout où se produit un changement quelconque, cela occasionne un déséquilibre qui peut se manifester de différentes manières. Les causes de cette maladie sont très étendues et se rapportent à l’environnement, la famille, l’enfance, les relations humaines… En Haïti, avec les idées préconçues, les aînés voient l’ado comme un délinquant et non comme un futur adulte errant, cherchant sa voie et une place. -L’environnement est l’étendue sur lequel se développe et fonctionne l’adolescent. Souvent, il sent que rien ne va et que c’est la faute de tout le monde l’origine de ses malaises répétés. -La famille, elle, peut devenir un vrai ennemi à la transition enfant-adolescent avec les parents le traitant encore comme un enfant et lui qui s’efforce à prouver qu’il ne l’est plus. Ces preuves peuvent être légères ou accentuées, ce qui conduit souvent aux actes de rébellion. -L’enfance n’est pas un déterminant clair car heureuse ou malheureuse, cet enfant peut devenir un ado troublé, généralement à 15 ans, premier âge d’apparition des premiers signes. Mais une enfance malheureuse augmente beaucoup plus les risques. Cette maladie imprévisible comprend deux (2) phases : -aigue (vie psychique et sociale normale) -chronique. Elle a des conséquences sur le malade qui représente un vrai danger pour lui-même et son entourage car en plus de l’humeur qui oseille entre la manie et la dépression, il y a des risques de violence voir de suicide. Alors, chers parents, nous vous incitons à porter plus l’attention sur votre enfant adolescent en l’accompagnant comme il le faut dans ce passage difficile et compliqué avec compréhension et encouragement. En cas de complications, tâchez de lui faire consulter un psychologue. De plus, chers jeunes, au lieu de faire appel à la rébellion ayez plutôt l’idée du dialogue et demandez de l’aide à temps. Le trouble bipolaire se soigne mais pour le bonheur de nos précieux ados en Haïti, il est préférable d’en être informé afin de l’éviter. Par ailleurs, à défaut de bien-être, la première chose à faire est de l’emmener voir un médecin, un psychologue. Jenny-Flore ETIENNE, PCEM2, UNDH.
0 Commentaires
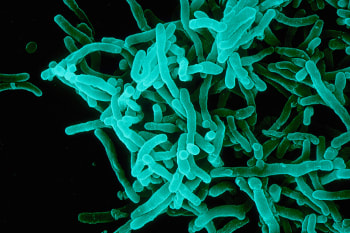
La diphtérie est une maladie toxi-infectieuse affectant essentiellement les voies respiratoires supérieures, et parfois la peau, trois espèces sont concernées par la diphtérie : Corynebacterium diphtheriae, mais également deux autres espèces appartenant au complexe diphtheriae, Corynebacterium ulcerans et Corynebacterium pseudotuberculosis. Ces bactéries peuvent être porteuses ou non du gène codant la toxine diphtérique (tox) et productrices ou non de toxine diphtérique in vitro.
Il y a eu des épidémies dévastatrices de diphtérie dans le monde jusqu’à la mise en place du Programme Elargi de Vaccinations (PEV) en 1974 avec la vaccination par l’anatoxine diphtérique. Le nombre de cas notifiés a chuté de plus de 90% entre 1980 et 2000. La plus grande flambée enregistrée est celle survenue dans les pays de l’ex URSS dans les années 1990. Plus de 175 000 cas, dont 5 000 mortels, ont été signalés au cours de la période 1990-1998. Cette flambée a amené l’OMS à déclarer, en 1994, la diphtérie «urgence sanitaire internationale». Pendant la période 2011-2015, les trois pays qui ont déclaré le plus de cas de diphtérie sont l’Inde (18 350 cas), l’Indonésie (3 203 cas) et Madagascar (1603cas). Le réservoir de C. diphtheriae serait principalement humain. Les infections à C. ulcerans sont des zoonoses et l’homme semble être un hôte occasionnel, sans transmission interhumaine prouvée à ce jour De nombreux animaux sont des réservoirs potentiels de corynebactéries du complexe diphtheriae. Il s’agit principalement de C.ulcerans, retrouvées surtout chez les carnivores domestiques(chats et chiens). Le bacille est habituellement localisé au niveau des voies aériennes supérieures et la transmission se fait par voie directe par les gouttelettes de Pflügge émises en parlant, toussant ou éternuant. Très rarement, la transmission peut être indirecte du fait de la résistance durant plusieurs mois du germe dans le milieu extérieur (Précis de microbiologie, 1894). La diffusion du germe se fait à partir des malades, porteurs de lésions cutanées chroniques non diagnostiquées et surtout à partir des sujets asymptomatiques pouvant être porteurs de la bactérie au niveau des voies aériennes supérieures et de plaies cutanées chroniques pendant plusieurs semaines ou mois en l’absence de traitement. Pour les Manifestations cliniques La période d’incubation est habituellement de 2 à 5 jours Formes ORL : L'angine diphtérique est la forme habituelle. Elle est révélée par une dysphagie, peu fébrile, plus ou moins intense, avec adénopathies sous-maxillaires. Sur les amygdales, des fausses membranes caractéristiques sont observées : blanchâtres, crèmes ou grisâtres, très adhérentes, plus ou moins extensives dans le pharynx. L’extension des fausses membranes, en particulier au niveau du larynx, est un facteur de gravité important avec un risque d’obstruction des voies respiratoires pouvant conduire au décès par asphyxie, Cette complication est responsable de 10 à 50 % des décès selonles séries lors de la dernière épidémie en ex-URSS. Formes cutanées : La diphtérie cutanée se repère également par la présence des fausses membranes sur une plaie ou une ulcération cutanée préexistante La porte d’entrée est souvent une plaie ou une piqûre d’insecte. Elle débute par une lésion pustuleuse qui évolue typiquement vers une ulcération ronde douloureuse, à bordure indurée, violacée parfois recouverte d’une croûte grisâtre, voire de fausses membranes. Toute la peau peut être touchée, mais les muscles et les tendons sont respectés. Les lésions peuvent être multiples et prédominent aux membres inférieurs. La guérison spontanée est longue. Les complications toxiniques La gravité de l’infection due à des corynebactéries tox+ et productrices de toxine est en fait liée à la diffusion de la toxine diphtérique dans l’organisme. Les principaux sites de prédilection pour la fixation de la toxine sont le myocarde et le système nerveux périphérique. Elle se fixe également sur les cellules rénales. Sur le plan neurologique, La toxine est responsable de paralysies périphériques. Les paralysies vélopalatines, troubles de la phonation et de la déglutition, et les paralysies de l’accommodation sont au contraire précoces et annonciatrices de myocardite. Ces tableaux classiquement observés chez l'enfant, se voient de plus en plus chez des adultes de tous âges. Au niveau du Myocarde La myocardite aiguë est la complication majeure, fréquente, précoce, survenant vers les 6-8ème jours. Elle est dépistée par l'électrocardiogramme (ECG) qui montre une tachycardie, des troubles du rythme avec des extrasystoles ventriculaires ou des blocs auriculo-ventriculaires. Le tableau peut aller jusqu’à l’insuffisance cardiaque aiguë, responsable de la plupart des décès (syndrome malin secondaire de Marfan). Les taux de létalité varient selon les séries de 2 à 20 %, beaucoup plus élevés qu’avec les atteintes neurologiques. Une prise en charge cardiologique est alors indispensable (entraînement électrosystolique). Autres formes cliniques Les autres formes cliniques sont nombreuses et de présentation systémique : septicémies, endocardites, arthrites septiques, etc. Ce sont des isolats tox- en particulier de C. diphtheriae, qui sont responsables de la plupart de ces infections. Elles touchent plus volontiers des sujets immunodéprimés vivant dans des conditions précaires. Une atteinte particulière ganglionnaire (adénite nécrosante) est liée à C. pseudotuberculosis . Des septicémies liées à des C. diphtheriae tox+ ont été rapportées. En 2014, une flambée de diphtérie a été confirmée en Haïti. Pour l’année 2015, parmi les 76 cas probables notifiés, 69 ont été testés dont 30 (43.5%) se sont révélés positifs ayant causé 7 décès d’où un taux de létalité de 23.3%. Plus de trois quart des cas, soit 24 (80.0%) ont été confirmés entre la 35e et la 49e semaine épidémiologique. Deux tiers des cas étaient âgés de 5 ans et plus, 29 (96.7%) ont eu un statut vaccinal inconnu ou non vacciné. Les cas provenaient des départements du Nord, de l’Artibonite, du Centre et de l’Ouest Selon les investigations de DELR(direction d’épidémiologique, de laboratoire et de recherche) et Selon la MSPP les chiffres de la diphtérie ne cessent pas d’augmenter de 40 cas en 2013 à227 cas en 2017, selon le rapport statistique de la MSPP publié en 2016 ,31.5% soit environ 3 485 275 sur une population de 11 078 033 avaient accès aux soins de santé, Les départements du Centre et du Nord-Est enregistrent les niveaux de fréquentation les plus élevés soit 48.5% et 45.9% respectivement. L’utilisation des services reste relativement faible dans les autres départements qui présentent des niveaux de variation allant de 16.7% dans le Sud-Est à 39.2% dans le Nord (Elaboration propre à partir des rapports statistiques des départements sanitaires). Est-ce que le faible accès de la population aux services de santé (plus que la moitié de la population) peut expliquer cette remontée de diphtérie dans le pays ? Est-ce que ceci est lié aux faiblesses de nos institutions sanitaires de promouvoir des campagnes de vaccinations? Est-ce qu’un problème de faible moyen économique de la MSPP compte ténu du pourcentage consacré à la santé dans le budget national? Est-ce un problème environnemental ? La Ministre de la Santé Publique et de la Population, le Dr Florence D. Guillaume qui était accompagnée d’une haute délégation conduite par la Secrétaire d’Etat Américaine à la Santé et aux Services Sociaux, Madame Kathleen Sebelius, de l’ambassadeur américain en Haïti M. Kenneth Merten, de la représentante de l’OPS/OMS en Haïti Madame Lea Guido et plusieurs autres personnalités, a lancé officiellement le lundi 16 avril 2012, à l’Hôpital Eliazar Germain, à Pétion-Ville, le vaccin PENTAVALENT : un nouveau vaccin qui avait remplacé le DiTePer administré par le Programme National de Vaccination en Haïti. Ce vaccin immunise les enfants contre la diphtérie, le tétanos, la coqueluche, l’hépatite B et également contre les infections dues à l’Haemophilus influenzae de type b. « C’est une opportunité qui vient augmenter les chances du pays d’atteindre les objectifs du millénaire de développement (OMD) relatifs à la réduction de l’incidence des maladies classées parmi les premières causes de mortalité chez les enfants de (5) Cinq ans », a indiqué la Ministre, précisant que le PENTAVALENT représente un élément additionnel qui enrichit le paquet essentiel de services mis à la disposition de la population La réintégration du DiTePer ( diphtérie , tétanos, coqueluche ) dans le calendrier vaccinal fin 2016, est maintenant disponible en Haïti. Obligatoire chez le nourrisson, la vaccination antidiphtérique se fait avec un vaccin combiné protégeant également contre le tétanos et la coqueluche. Des rappels sont faits jusqu’à l’âge de 16-18 ans, puis une revaccination régulière est recommandée tous les dix ans. Une mise à jour des vaccinations est recommandée chez tous les voyageurs, quelle que soit leur destination. Les symptômes de la diphtérie sont notamment des amygdales couvertes d'un dépôt nacré ou grisâtre avec aspect de fausses membranes et touchant la luette, un écoulement nasal de pus, un gonflement des ganglions au niveau du cou, de la fièvre généralement modérée, une perte d'appétit et des complications parfois à type de gêne respiratoire, inflammation du myocarde, complications neurologiques comme des troubles de la vision, une paralysie du palais. Le moyen de prévention c’est de se faire vacciner ! Luttons ensemble contre la diphtérie! Norbrun Kerry, DCEM II Mattos-Guaraldi AL, Moreira LO, Damasco PV, Hirata Júnior R. Diphtheria remains a threat to health in the developing world--an overview. Mem Inst Oswaldo Cruz. 2003; 98(8): 987-93. Epub 2004. Mouton Y, Bissagnene E, Deboscker Y. Diphtérie. Encycl Méd Chir, Paris, France. Maladies infectieuses, 8017 P10, 4 -1986. Ohuabunwo G et al. Respiratory diphtheria among highly vaccinated military trainees in Latvia: improved protection from DT compared with Td booster vaccination. Scand J Infect Dis 2005; 37: 813-20. OMS. Vaccin antidiphtérique. REH, 2006, 81, 24-32. - OMS. Diphtérie. REH 2017 ; 92 : 320-321. - OMS. Vaccin antidiphtérique : note de synthèse de l’OMS – août 2017. REH 2017 ; 92 : 417-435. MINISTERE DE LA SANTE PUBLIQUE ET DE LA POPULATION.Compilation des Documents de la présentation des Statistiques 2014 du MSPP. 2015. l'hôtel El Rancho Célébrée depuis 2014 chaque 10 mai, la Journée mondiale du lupus a pour objectif de sensibiliser le public vis-à-vis de cette maladie auto-immune rare, très invalidante. Il faut dire que cette journée a été proclamée en Angleterre par un comité représentant 13 pays, lançant ainsi un appel dans le but d’obtenir des fonds destinés à la recherche d’un traitement adapte à cet important problème de santé publique.
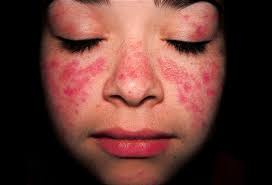
En Haïti, cette maladie qui affecte pourtant un certain nombre d’individus de la population, ne reçoit toujours pas l’attention particulière qu’elle requiert si bien qu’on la confond souvent avec les lésions vésiculeuses du SIDA. De plus, le nombre de spécialistes en rhumatologie desservant la population est clairement en dessous de la moyenne. A la lumière de cet évènement, Intermed se propose d’aller à la découverte de cette pathologie encore peu connue, mais qui touche cependant près de 5 millions de personnes dans le monde. Le mot lupus qui signifie « loup » en latin est employé dès la fin du Moyen Âge pour décrire des lésions cutanées de la face. Ce n’est que bien longtemps après, dans les années 1850, que ce terme a été utilisé pour désigner des lésions dermatologiques du visage du Lupus Erythémateux Disséminé(LED), ressemblant aux masques de carnaval de Venise. Le LED est la maladie systémique la plus fréquente après le syndrome de Gougerot-Sjögren. Dans une population caucasoïde, la prévalence est évaluée de 10 à 60 pour 100 000 habitants. Il touche électivement l’adulte jeune, en particulier la femme avec un sex-ratio de 8 femmes pour 1 homme. L’incidence est maximale entre quinze et quarante-cinq ans. Cette affection est plus fréquente et souvent plus sévère en Asie, en Amérique du Sud et chez les Afro-Américains. Pouvant être très invalidante, elle évolue par poussées plus ou moins importantes avec des périodes dites de rémission plus ou moins longues. De cause encore inconnue, elle est dite auto-immune car elle est dûe à une réaction anormale du système immunitaire, par production d’auto-anticorps détruisant les propres cellules de l’organisme. Dans le cas du lupus, il s’agit d’anticorps anti-nucléaires, c’est-à-dire, dirigés contre les constituants du noyau cellulaire. Elle est caractérisée par une perte des capacités de tolérance du soi et un défaut de contrôle des lymphocytes B étant responsables de la forte production d’immunoglobulines, dont plus de 90% sont des auto-anticorps. Il existe cependant des facteurs externes, ce dont témoignent les cas de lupus induits par des médicaments. Elle est aussi dite disséminée car, elle touche de nombreux organes. Les manifestations cliniques sont diverses et variables selon les individus : douleurs articulaires et musculaires, fièvres, éruptions cutanées, photosensibilité, toux, perte de poids, atteintes viscérales pouvant entraîner à terme de nombreuses complications. Sa gravité évoque la possibilité d’une atteinte rénale ou cérébrale. Jusqu’ici de nombreux traitements ont été institués dans le but de soulager les symptômes lors des poussées, mais il n’existe toujours pas de traitement curatif de cette maladie. DE surcroît, certains médicaments utilisés, tels que les immunosuppresseurs peuvent être responsables d’effets secondaires, ce qui implique un suivi médical régulier des personnes atteintes. Certains chercheurs travaillent actuellement sur un traitement direct des atteintes constitutionnelles associant corticoïdes, AINS et certains antimitotiques qui pourraient nous l’espérons permettre une prise en charge adéquate de la maladie. Mc Romuald CHERUBIN, DCEM2 La tuberculose est une maladie très contagieuse causée par le Mycobacterium tuberculosis qui touche le plus souvent les voies respiratoires, elle ignore les frontières. Elle représente l’une des menaces majeures de santé publique dans le monde et une importante cause de mortalité évitable dans la population adulte. Les migrations de personnes à partir de pays où l’incidence est élevée vers les pays à basse incidence et les déplacements de population à travers le monde peuvent influencer l’incidence de la maladie dans de nombreux pays. Les contacts permanents avec les organisations internationales actives dans la lutte antituberculeuse dans le monde, telles que l’Organisation mondiale de la santé (OMS) et l’Union internationale contre la tuberculose et les maladies respiratoires (UICTMR / IUATLD indiquent que la majorité des décès survient dans les pays en voie de développement. En 2009, environ un tiers de la population mondiale est infecté par le « Mycobacterium tuberculosis » avec une probabilité d’évolution vers la tuberculose-maladie. L’OMS a déclaré en 1993 que la tuberculose était une urgence sanitaire mondiale. La tuberculose est transmise par voie aérogène, c’est-à-dire d’une personne atteinte de tuberculose pulmonaire à une autre personne non infectée. L’infection se transmet à travers un aérosol et de très petites gouttelettes de sécrétions bronchiques («droplet nuclei»), sont dispersées dans l’air lors de quinte de toux et inhalées par la personne saine en contact. Le risque de contamination dépend de la concentration des mycobactéries dans l’air ambiant, de la virulence des microorganismes, de la durée d’exposition et de la réceptivité individuelle de la personne en contact. Dans la pratique, cela signifie que seules les personnes atteintes de tuberculose des voies aériennes (poumons, bronches, larynx) peuvent transmettre la maladie, pour autant que leurs expectorations contiennent des bactéries tuberculeuses en quantité suffisante et que ces expectorations atteignent l’air ambiant sous forme d’aérosol . Parler et chanter peut contribuer à la dispersion de mycobactéries dans l’environnement, surtout en cas d’atteinte tuberculeuse du larynx. La tuberculose entraîne des conséquences économiques sérieuses et profondes sur les patients et leurs familles principalement par les coûts de diagnostic et de traitement encourus, les coûts de transport pour avoir accès aux services de santé et le temps de travail perdu (Menzies and Al. 2004). Fini le temps où les tuberculeux étaient traités comme des malades de la peste, Haïti se trouve face au défi mondial d’éliminer ce fléau d’ici 2050. Un pari difficile à gagner vu les mauvaises conditions de vie de la population. Haiti reste toutefois, le pays qui présente l’incidence la plus élevée dans la région. L’incidence des cas pulmonaires à microscopie positive est passée de 180/100.000 à 133/100.000 selon les publications de l’Organisation Panaméricaine de la Santé /Organisation Mondiale de la Sané en 2007. En 2012, il y avait 212 nouveaux cas pour 100000 habitans, 206 nouveaux cas en 2014 et une prévalence de 254/100000 ,en 2016 on en comptait 194 nouveaux cas sur 100000 habitants ,les résultats obtenus dans cette lutte sont, assez encourageants ce qui temoigne d’une baisse significative par rapport aux données de 1990 avec 247 nouveaux cas pour 100000 habitants et une prévalence de 376/100000. En 2017 le taux de mortalité lié à la tuberculose était de 5 %. Les activités de lutte contre la Tuberculose en Haïti ont débuté vers les années 40 avec la création de la ligue anti-tuberculeuse en 1948 et du Sanatorium de Port-au-Prince qui demeure aujourd’hui encore une Institution de référence et un Centre Hospitalier Universitaire. Cependant, il fallait attendre l’année 1967 pour la mise en œuvre d’un programme de Tuberculose avec la collaboration de la Croisade Antituberculeuse (CAT), une branche de l’International Child Care (ICC) qui était chargée d’exécuter les différentes activités à l’époque. La vision du Programme National de Lutte contre la Tuberculose(PNLT) du Ministère de la Santé Publique et de la Population (MSPP) est de garantir de manière permanente la disponibilité des services aux tuberculeux au niveau de l’ensemble des institutions sanitaires du pays à travers des soins intégrés de santé primaires en vue de diminuer la morbidité et la mortalité par tuberculose en Haïti. Voici quelques stratégies du programme: -Dépistage de la Tuberculose Malgré l’atteinte de l’objectif de dépistage visé dans le Round 3 du projet Fonds Mondial, Haïti n’a pas encore atteint l’objectif de dépistage de 70% des cas attendus fixé par l’OMS pour la région. -Renforcement institutionnel Beaucoup de services de santé ont été renforcés de manière á offrir une prise en charge globale aux patients ; le personnel a été formé, le matériel et les intrants étaient disponibles en vue de prêter á temps les services aux patients. -Renforcement des capacités et développement des ressources humaines Haïti a été présent à toutes les réunions, conférences ou assises internationales et régionales, Le personnel de terrain a pu bénéficier d’un encadrement de proximité dans certains départements spécifiques du pays. -Elaboration de normes Les normes du programme ont été révisées. De nouveaux chapitres portant notamment sur la prise en charge de la Tuberculose pédiatrique et la co-infection TB/VIH ont été élaborés et intégrés aux normes. Le programme introduit graduellement le protocole thérapeutique de 6 mois avec les médicaments combinés contenant les 4 principes actifs (4FDC) -Collaboration TB/VIH Plus d’une quarantaine d’établissements de santé fournissent déjà des services de prévention, de dépistage volontaire et de tuberculose. Cependant, le besoin d’élaborer un plan conjoint TB/VIH représente actuellement une nécessité évidente pour les deux programmes parce qu’Haïti accuse un retard important par rapport aux autres pays de la région dans la collaboration TB/VIH -Communication sociale et mobilisation communautaire Un grand pas a été franchi avec la réalisation de l’enquête CAP et l’élaboration du plan de communication sociale en Tuberculose. Le matériel d’éducation en rapport avec les différents segments des populations ciblées (groupes-cible) devra être élaboré. -Projet binational Au cours de l’exercice, les autorités nationales ont pu jeter les bases d’une collaboration avec la République Dominicaine pour la Tuberculose, pour le SIDA et pour la co-infection TB/VIH. En ce qui concerne la Tuberculose, deux grandes réunions binationales de planification ont été réalisées et les produits de ces réunions ont permis la conception d’un plan d’exécution. -La problématique de la Tuberculose dans les grandes villes Conjointement avec ses partenaires, le programme veut multiplier les efforts pour développer de nouvelles stratégies pour améliorer le dépistage et le traitement de la tuberculose dans les grandes villes. -La Tuberculose dans les prisons Le projet soumis au Fond Mondial au cours du Round 3 par le PNLT avait prévu de lutter de manière efficace contre la Tuberculose dans les prisons. La Co-Infection TB – VIH Plus de 49 institutions de santé fournissent à la fois des services de prévention, de dépistage volontaire et de prise en charge des malades co-infectés. Les efforts pour augmenter l’accès à la prise en charge de la co-infection TB/VIH sont significatifs. Plus 60% des patients tuberculeux sont testés pour le VIH. -La Tuberculose multi-résistante Le programme veut donner une autre dynamique au problème de la multi-résistance en suscitant l’intérêt de tous les experts pneumologues et chercheurs du pays. Il prévoit de créer un groupe de réflexion, un conseil pour discuter de la complexité des cas, du respect du protocole thérapeutique national, des variantes qui ont été apportées et du devenir des cas qui ont été mis sous traitement. -La tuberculose pédiatrique La formation des prestataires en prise en charge de la tuberculose pédiatrique a constitué pendant l’exercice précédent un acquis important pour le programme. La tuberculose pédiatrique représente environ 20% des cas de tuberculose. -Le projet binational Ce projet représente actuellement une priorité pour le Programme National parce que les échanges migratoires sont très intenses entre les deux pays. Les migrants représentent un groupe à risque et la probabilité de retrouver de nombreux cas de tuberculose parmi eux peut être très élevée. -L’Alliance Public – Privé (PPM : public – privé mix) Des réunions d’information et de sensibilisation ont été réalisées avec les médecins privés de certaines grandes villes telles : Port-au-Prince, Jacmel, Cap-Haitien, Gonaïves et Cayes ; Le programme espère obtenir une plus grande participation des médecins privés par le développement d’un partenariat avec l’Association Médicale Haïtienne. -Focalisation sur les groupes à haut risque Identification des zones à haute incidence tuberculeuse dans les grandes villes (bidonvilles, quartiers défavorisés, etc.) Haïti a le devoir de faire progresser ses indicateurs, d’augmenter sa couverture en DOTS, d’augmenter sa détection et de fournir à la population des services de tuberculose compatibles avec les Recommandations internationales de l’OMS et de l’Union Internationale Contre la Tuberculose et les Maladies Respiratoires (UICTMR). Pour se faire, il faut l’implication du personnel sanitaire à tous les niveaux, des leaders politiques, des leaders sociaux, de la communauté et finalement de la famille pour que tout un chacun constitue un front commun en vue de faire face à ce fléau. Norbrun Kerry DCEM II
Dit-on toujours que la santé est pour l’homme l’un des plus grands privilèges que l’on puisse hériter ? Mais sa conservation est notre dilemme des plus étonnants. Notre vie dépend de ce que nous consommons et de comment nous nous y prenons. Malheureusement quand nous ne le faisons pas, il faut être prêt à payer les pots cassés. Ainsi on entend souvent parler de Kwashiorkor, caractérisé le plus souvent par un ballonnement intense, des cheveux de teint cannelle, et d'autres symptômes qui nous indiquent un état nutritionnel critique. C’est en outre une forme de malnutrition sévère avec œdème nutritionnel et dépigmentation de la peau et des cheveux, dûe spécifiquement à un déficit de protéines.
Chaque année des milliers d’enfants meurent de cette maladie. Cependant tenant compte de notre situation, ce serait juste de dire que c’est une excellente nouvelle ou même une stratégie politique , car quand un gouvernement soustrait de son budget un million de bons à rien, c’est tout de même une bonne affaire. Haïti n’est guère le seul pays où elle fait rage. Elle est présente dans la plupart des pays africains, dans quelques pays de l’Asie sans oublier nos voisins de l’Amérique Latine. Elle devrait être l’objet d’une étude à l’échelle planétaire qui malheureusement ne bénéficie pas de tout ce privilège. Selon une enquête menée par la CMAM Forum 2006 à 2015, 25,86% des enfants haïtiens sont atteints de Kwashiorkor, malgré tout le chiffre est sous-estimé en dépit de la structuration de la société et de son importance pour le gouvernement. Durant la même période, le nombre d’enfants atteints au Nicaragua s'élevait à 66,67%, soit le pourcentage le plus élevé. Pourtant les victimes de ce fléau aussi nombreuses soient-elles, ne constituent pas un dossier important pour nos fidèles beaux parleurs que sont nos candidats qui se battent pour ladite « chèz boure ». Ces enfants-là, malheureusement, présentent des caractéristiques qui font vraiment pitié. Je n’arrive toujours pas à comprendre comment, les dirigeants d’un pays arrivent malgré tout à fermer l’œil sur des conditions aussi désastreuses comme des enfants ayant simultanément des symptômes tels que : la diarrhée, un abdomen qui déborde (on dirait une femme enceinte de plus de 12 mois), l’apathie, la perte de masse musculaire, rash, dépigmentation de la peau, décoloration des cheveux, état de choc avancé, œdèmes, perte de poids, difficultés de croissance, un système immunitaire affaibli causant des accrues et des infections sévères. En quelques secondes déjà , on peut comprendre la souffrance d'un enfant atteint de Kwashiorkor chaque matin, se rendant compte qu’il est encore de ce monde. On dit souvent que le Seigneur ne saurait nous imposer une peine sans qu’il n’y ait point de secours. Mais ces enfants atteints de Kwashiorkor en Haïti semblent être exempts de ce principe. Ainsi d’après une enquête de l’OMS, on retrouve ce syndrome polycarentiel dans les pays où la misère est présidente et la pauvreté, son chef de gouvernement. En l’occurrence, ces enfants sont condamnés à souffrir. La maladie évolue de manière très ordonnée. Les œdèmes de la malnutrition commencent le plus souvent de bas en haut, or les œdèmes sont dûs à une carence en protéine. De là, on parlera de malnutrition aiguë sévère sans complication en absence d’œdème, et de malnutrition aiguë sévère avec complication en présence d’œdème (dos des pieds, jambes, dos des paupières, des testicules, des grandes lèvres etc…) en cas de Kwashiorkor par exemple. Parmi les types de malnutrition aiguë sévère avec complication, on peut aussi parler du Marasme qui se confond le plus souvent au Kwashiorkor. Pourtant , d’une part ,on peut parler de similitude entre ces deux maladies. La carence en protéine est beaucoup plus importante que la carence en énergie chez un enfant victime du Kwashiorkor contrairement à un enfant victime du Marasme qui a certes, une carence en protéine mais avec une carence d’une importance capitale en énergie. L’enfant atteint de Kwashiorkor est anorexique, a une diarrhée chronique, a une décoloration des cheveux, par contre, un enfant atteint de Marasme est le plus souvent vorace, jovial et a l’aspect d’un vieillard avec la peau plissée. Le traitement du Kwashiorkor se fait très progressivement et lentement. Ainsi, il est recommandé de réintroduire les protéines, les oligo- éléments sans oublier les vitamines nécessaires. Il faut surtout bien surveiller la quantité car toute négligence peut conduire à la diarrhée et avoir des conséquences graves en raison d’un certain degré d’atrophie de la muqueuse gastrique, qui, une fois devenue plus mince, perd de ces enzymes et ne peut donc assimiler les protéines dont l’organisme a besoin en urgence. Pour cela il est toujours bon de débuter ce traitement avec des protéines sous forme d’acides aminés, c’est-à-dire sous forme directement assimilable et d’éviter le travail des enzymes, avec une quantité approximative de 100ml/jrs. Dans l’objectif de garder et de contrôler la norme, un régime est le plus souvent imposé aux patients atteints de Kwashiorkor : • Au minimum 40% des protéines lactées • Un quart de sucre de type saccharose • Un tiers des corps gras assimilables, des minéraux, des vitamines et des électrolytes relativement élevés Ainsi, après un certain temps, la muqueuse va se nourrir et s’adapter à de plus grandes quantités d’enzymes. Les cellules auront la capacité de fabriquer leurs propres protéines afin de pouvoir absorber celles venant de l’alimentation. Pourtant certains sont tellement dans un état critique et délicat que l’alimentation orale n’est pas de mise. Dans des cas pareils, on aura recours à la mise en place d’une sonde naso-gastrique afin de faciliter la réintroduction des nutriments. Malgré tous ces conseils, l’état de santé du patient ne saurait dépendre que du système de soins comme la tendance le mentionne bien souvent. Il dépend également de divers critères tels que l’environnement, la biologie, sans oublier le style de vie et bien sûr le système de soins. Tout cela pour dire que les parents comme les patients, l’Etat sont tous autant impliqués dans l’état de santé du malade et dans sa récupération. Donc, comme on le dit toujours et qu’on ne cessera de le mentionner « Mieux vaut prévenir que guérir » car en ayant une diète bien contrôlée, une manière convenable et acceptable de vivre et un environnement sain, on pourrait réduire et même éliminer ce fléau. Nos médecins et pharmaciens sont pourtant sûrs de tomber au chômage en prévenant ces catastrophes de maladies. Car le personnel de santé dit-on, ricane toujours du sort des malades puisque leur survie dépend des maladies. Malgré notre grand intérêt pour une élévation socio-économique importante, ensemble essayons tout de même de limiter les dégâts. Sauvons les petits! JOURNAL. F, Goldons DCEM1 S’est-on jamais demandé pourquoi la dépression est plus fréquente et dangereuse chez un jeune que chez un adulte ? Pourquoi un jeune quoiqu' épanoui parvient-il à déprimer ?
Du latin « depressio » qui signifie enfoncement, la dépression en psychiatrie traduit un état pathologique marqué par une tristesse , accompagnée d’une douleur morale, une perte de l’estime de soi, un ralentissement psychomoteur mais surtout une grande asthénie. L’individu souffrant se sent le plus souvent troublé, faible, accablé. Son refuge est la solitude quoiqu’ il aimerait bien être entouré. Dans sa tête, nul n’est capable de le comprendre et préfère ne pas s’exprimer de peur qu’il réalise l’intensité de son tourment. En effet, cet affront moral est difficile voire impossible pour le jeune de l’extérioriser à travers un dialogue. Parallèlement, l’agressivité, la colère, la méfiance sont les principaux signes qui permettront à son entourage de percevoir sa dépression. Ses relations humaines deviendront bancales ; le jeune sera insociable. Au fil du temps, ne trouvant aucune issue à ce gouffre, des idées noires s’accapareront de son psuke. C’est alors que le suicide se présentera en guise d’unique échappatoire… A tout effet, une cause ! La dépression ne fait pas partie de la vie du jeune à brûle-pourpoint . Elle a ses « pourquoi » et ses « comment ». Comment ne pas être dépressif s’il a connu plus d’échecs que de réussite dans sa vie; s’il évolue dans un milieu traumatisant ou encore s’il n’est pas accepté des autres ? Toute personne sait pertinemment qu’un jeune a besoin d’être entouré d’une énergie positive et de beaucoup d’amour. Toutefois, la dépression peut être ressentie chez un jeune épanoui. Pourquoi ? Sachez, cher(es) lecteurs et lectrices, que le jeune est un être sensible . Il prête attention à tout ce qui se déroule autour de lui mais surtout, il capte tout. De ce fait, la dépression s’avère beaucoup plus fréquente chez un jeune que chez un adulte. Ce cas est connu de tous même si l’intensité pathologique n’est pas constante. Comment sortir des ténèbres de la dépression ? Une bonne alimentation saine et équilibrée est recommandée au dépressif, un entourage où il se retrouve, du yoga, une bonne thérapie psychologique, et aussi la natation car l’eau fait d’étonnants miracles ! Alors chers jeunes dépressifs, la vie est loin de s’achever pour vous. A tout problème, une solution ! Bethsaïda V. Joseph PCEM1 Le béribéri est une carence profonde en vitamine B1 (thiamine). Ce terme est d’origine sri-lankaise. C’est la maladie la plus souvent retrouvée en Extrême-Orient. Le béribéri est encore fréquent en Inde, en Indonésie, aux Philippines. Il s’agit de la forme infantile ou du moins du jeune adulte. La carence d’apport s’observe après consommation prolongée et uniforme d’aliments hautement raffinés (riz poli, farine blanche) ou déplétés en vitamines par suite de mise en conserve ou de stérilisation. Le déficit est souvent secondaire à une malabsorption intestinale, des vomissements ou des diarrhées.
Il fut décrit pour la première fois en 1630 à Java par un médecin Néerlandais, Jakob de Bondt. Un autre médecin, lui aussi Néerlandais, nommé Christian Eijkman l’a mis en évidence. Il remarque les effets du béribéri chez des poulets dont l’alimentation a été modifiée temporairement, il arrive à en attribuer la cause au riz qui pendant un certain temps avait été décortiqué. Donc nourris au riz blanc, les poulets avaient développé le béribéri. En 1912, Casimir Funk isolera la cuticule du riz, la thiamine (source de la carence). Cette découverte valut à Eijkman la moitié du prix Nobel de physiologie ou de médecine de 1929, l’autre moitié ayant été remise à Fréderick Gowland Hopkins pour sa découverte des vitamines de croissance. La thiamine (vitamine B1, aneurine) est une vitamine hydrosoluble dont les carences ont été décrites en Chine dès l’an 2600 avant J.-C. Ce n’est qu’en 1885 qu’on rattacha à une cause nutritionnelle un syndrome polynévritique observé chez les mangeurs de riz. La thiamine est formée d’un noyau pyrimidique relié par un pont méthylène à un noyau thiazole contenant un azote quaternaire. Les sources naturelles les plus riches sont la levure de bière, les péricarpes des fruits et les germes de céréales. On en trouve aussi dans pratiquement tous les tissus animaux, le lait, les œufs. Les fruits et légumes verts apportent peu de thiamine, et ce, d’autant que la vitamine B1, hydrosoluble, passe facilement dans l’eau de cuisson et est thermolabile. La vitamine B1 diffuse dans tous les tissus, en particulier le foie, le cerveau, les reins, le cœur. Les muscles striés sont pauvres en thiamine, à l’exception du myocarde qui est un des tissus les plus riches en TPP. L’élimination urinaire se fait sous forme de dérivés pyrimidiques ou thiazoliques, ainsi que de thiamine libre en cas d’apport important. L’organisme contient environ 25 mg de thiamine, mais il n’existe pas de stockage tissulaire (même en cas d’excès d’apport), d’où la nécessité d’un apport quotidien suffisant : l’OMS recommande 1 à 1.5 mg/j chez l’adulte, en raison de l’élimination rapide par voie urinaire de tout excès. La vitamine B1 a un rôle de neurotransmetteur, elle potentialiserait les effets de l’acétylcholine. Sous forme de pyrophosphate, elle est le cofacteur de plusieurs réactions enzymatiques : décarboxylation oxydative des acides α -cétoniques. Le pyruvate est transformé en acétyl-coenzyme A, carrefour métabolique important du cycle de Krebs, de la synthèse des acides gras, transcétolisation : voie secondaire de la glycolyse existant dans de nombreux tissus, en particulier les hématies. La thiamine est le principal cofacteur de la transcétolase. Le béribéri est la traduction clinique d’une carence en vitamine B1 (la thiamine). On distingue les principales formes cliniques suivantes :
Traditions liées à la grossesse : consommation de « houbou », bouillie de riz, de façon quasi-exclusive. Grande multiparité (indice de fécondité élevé 4,7 enfants/ femme) et allaitement prolongé augmentent les besoins en thiamine et le risque de carence.
Diagnostic et examen clinique de laboratoire Le Bébéri humide doit être distingué des œdèmes dûs à une affection rénale ou une défaillance cardiaque qui s’accompagne d’albuminurie. Le béribéri sec peut être confondu à la lèpre mais sans lésions cutanées évidentes. Il est toujours très difficile de distinguer la neuropathie infectieuse et toxique du béribéri sec. Dans le béribéri infantile aigu, c’est la rapidité de l’évolution qui rend le diagnostic difficile alors que, dans la forme chronique la perte de la voix est le signe caractéristique. Dans les 2 cas il faut rechercher les signes de carence en thiamine chez la mère. L’alcoolisme a diverses répercussions et de nombreuses manifestations que l'on attribuait autrefois à l’intoxication elle-même sont en fait liées à des carences nutritionnelles. La plus fréquente est la polynévrite alcoolique qui ressemble à la névrite du béribéri et résulte très probablement d’une carence en thiamine. La carence en thiamine est à l’ origine d’autres affections chez les alcooliques, le syndrome de Wernicke-Korsokoff et la psychose de Korsokoff. L’origine nutritionnelle est confirmée par la réponse à la thiamine même si le patient continue à boire. Le dosage urinaire de thiamine est parfois utilisé dans les enquêtes nutritionnelles en communauté, soit sur les urines des 24 heures, soit en rapportant sa concentration sur un échantillon à celle de la créatinine. Cet examen permet d’apprécier le statut de la population concernée en matière de thiamine. Cependant, pour un individu donné, la thiamine urinaire ne reflète que la consommation de thiamine des dernières 48 heures et un résultat faible n’indique pas nécessairement une carence. Une autre méthode consiste à rechercher une élévation du pyruvate sanguin après ingestion de glucose. L'examen le plus sensible à ce jour consiste à mesurer l’activité de la transkétolase érythrocytaire et on peut augmenter sa sensibilité en ajoutant du pyrophosphate de thiamine. Ces examens ne sont réalisables que dans des laboratoires bien équipés. Traitement Le but du traitement est de remplacer la thiamine qui fait défaut dans votre organisme. Cela se fait avec des suppléments de thiamine. Des tests sanguins peuvent être effectués après avoir reçu ces suppléments afin de voir votre réaction à ce médicament . Non traité, le béribéri est souvent mortel. Béribéri humide :
Mesures préventives d’urgence prises durant l’épidémie de 2004 à Mayotte:
Ces mesures préventives de supplémentation ont eu un impact sur les cas de béribéri qui ont notablement régressé sans devenir nuls. Mesures à envisager pour lutter durablement contre le béribéri : 2 pistes principales :
Kerry NORBRUN, DCEM1 Le virus zika nous est arrivé par surprise. À peine avait-on entendu parler de la maladie que déjà ses symptômes se montraient chez des individus qui, pour la plupart, ignoraient son existence. Le docteur Joseph Bernard Jr, spécialiste en maladies infectieuses et du VIH-SIDA, enseignant-chercheur à l’Université Notre-Dame D’Haïti, a bien voulu répondre à nos questions.Village Santé : Depuis que la nouvelle d’épidémie au virus Zika dans les Amériques a gagné les rues, les réseaux sociaux, toutes sortes d’informations pas toujours fiables ou encore moins vérifiables parviennent au public, que pouvez-vous nous dire sur le virus Zika ?
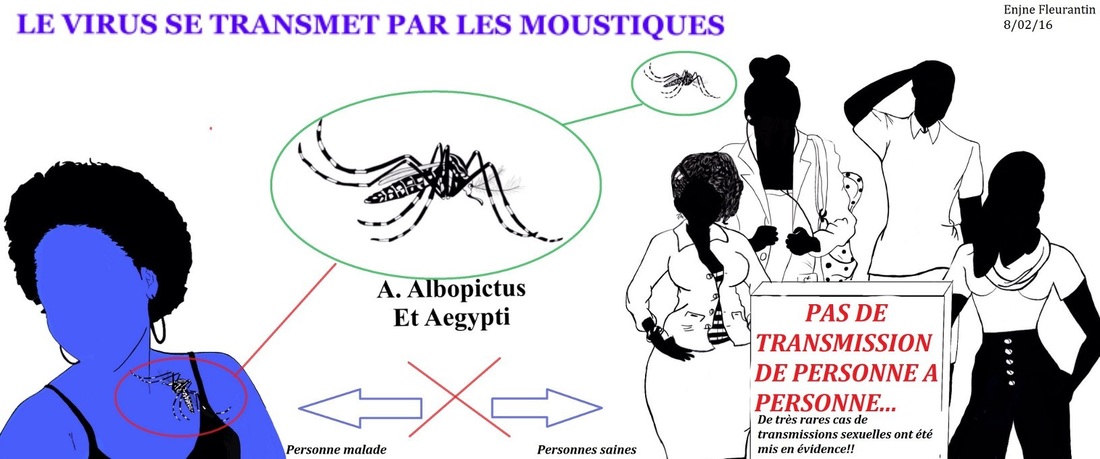
On ne peut pas dire que l’Amérique ait connu une fin d’année heureuse en 2015, ni un début intéressant en 2016, car elle a été frappée par ce qu’on peut appeler "l’épidémie du moment". Un virus, faisant le tour du monde, fit, en Octobre 2015, ses entrées sur le continent américain, se transmettant essentiellement par le sang, par piqûre de moustiques infectés du genre Aedes. Bien qu’aucune enquête approfondie n’ait été menée, au Texas on a pu repérer un cas d’infection contractée au cours de rapports sexuels. En attente de plus de preuves concernant ce mode de transmission, l’OMS refuse de s’appuyer là-dessus.
|
Details
AuteurCliquez ici pour modifier. Archives
Mai 2019
Catégories |





 Flux RSS
Flux RSS
