|
La diphtérie est une maladie toxi-infectieuse affectant essentiellement les voies respiratoires supérieures, et parfois la peau, trois espèces sont concernées par la diphtérie : Corynebacterium diphtheriae, mais également deux autres espèces appartenant au complexe diphtheriae, Corynebacterium ulcerans et Corynebacterium pseudotuberculosis. Ces bactéries peuvent être porteuses ou non du gène codant la toxine diphtérique (tox) et productrices ou non de toxine diphtérique in vitro.
Il y a eu des épidémies dévastatrices de diphtérie dans le monde jusqu’à la mise en place du Programme Elargi de Vaccinations (PEV) en 1974 avec la vaccination par l’anatoxine diphtérique. Le nombre de cas notifiés a chuté de plus de 90% entre 1980 et 2000. La plus grande flambée enregistrée est celle survenue dans les pays de l’ex URSS dans les années 1990. Plus de 175 000 cas, dont 5 000 mortels, ont été signalés au cours de la période 1990-1998. Cette flambée a amené l’OMS à déclarer, en 1994, la diphtérie «urgence sanitaire internationale». Pendant la période 2011-2015, les trois pays qui ont déclaré le plus de cas de diphtérie sont l’Inde (18 350 cas), l’Indonésie (3 203 cas) et Madagascar (1603cas). Le réservoir de C. diphtheriae serait principalement humain. Les infections à C. ulcerans sont des zoonoses et l’homme semble être un hôte occasionnel, sans transmission interhumaine prouvée à ce jour De nombreux animaux sont des réservoirs potentiels de corynebactéries du complexe diphtheriae. Il s’agit principalement de C.ulcerans, retrouvées surtout chez les carnivores domestiques(chats et chiens). Le bacille est habituellement localisé au niveau des voies aériennes supérieures et la transmission se fait par voie directe par les gouttelettes de Pflügge émises en parlant, toussant ou éternuant. Très rarement, la transmission peut être indirecte du fait de la résistance durant plusieurs mois du germe dans le milieu extérieur (Précis de microbiologie, 1894). La diffusion du germe se fait à partir des malades, porteurs de lésions cutanées chroniques non diagnostiquées et surtout à partir des sujets asymptomatiques pouvant être porteurs de la bactérie au niveau des voies aériennes supérieures et de plaies cutanées chroniques pendant plusieurs semaines ou mois en l’absence de traitement. Pour les Manifestations cliniques La période d’incubation est habituellement de 2 à 5 jours Formes ORL : L'angine diphtérique est la forme habituelle. Elle est révélée par une dysphagie, peu fébrile, plus ou moins intense, avec adénopathies sous-maxillaires. Sur les amygdales, des fausses membranes caractéristiques sont observées : blanchâtres, crèmes ou grisâtres, très adhérentes, plus ou moins extensives dans le pharynx. L’extension des fausses membranes, en particulier au niveau du larynx, est un facteur de gravité important avec un risque d’obstruction des voies respiratoires pouvant conduire au décès par asphyxie, Cette complication est responsable de 10 à 50 % des décès selonles séries lors de la dernière épidémie en ex-URSS. Formes cutanées : La diphtérie cutanée se repère également par la présence des fausses membranes sur une plaie ou une ulcération cutanée préexistante La porte d’entrée est souvent une plaie ou une piqûre d’insecte. Elle débute par une lésion pustuleuse qui évolue typiquement vers une ulcération ronde douloureuse, à bordure indurée, violacée parfois recouverte d’une croûte grisâtre, voire de fausses membranes. Toute la peau peut être touchée, mais les muscles et les tendons sont respectés. Les lésions peuvent être multiples et prédominent aux membres inférieurs. La guérison spontanée est longue. Les complications toxiniques La gravité de l’infection due à des corynebactéries tox+ et productrices de toxine est en fait liée à la diffusion de la toxine diphtérique dans l’organisme. Les principaux sites de prédilection pour la fixation de la toxine sont le myocarde et le système nerveux périphérique. Elle se fixe également sur les cellules rénales. Sur le plan neurologique, La toxine est responsable de paralysies périphériques. Les paralysies vélopalatines, troubles de la phonation et de la déglutition, et les paralysies de l’accommodation sont au contraire précoces et annonciatrices de myocardite. Ces tableaux classiquement observés chez l'enfant, se voient de plus en plus chez des adultes de tous âges. Au niveau du Myocarde La myocardite aiguë est la complication majeure, fréquente, précoce, survenant vers les 6-8ème jours. Elle est dépistée par l'électrocardiogramme (ECG) qui montre une tachycardie, des troubles du rythme avec des extrasystoles ventriculaires ou des blocs auriculo-ventriculaires. Le tableau peut aller jusqu’à l’insuffisance cardiaque aiguë, responsable de la plupart des décès (syndrome malin secondaire de Marfan). Les taux de létalité varient selon les séries de 2 à 20 %, beaucoup plus élevés qu’avec les atteintes neurologiques. Une prise en charge cardiologique est alors indispensable (entraînement électrosystolique). Autres formes cliniques Les autres formes cliniques sont nombreuses et de présentation systémique : septicémies, endocardites, arthrites septiques, etc. Ce sont des isolats tox- en particulier de C. diphtheriae, qui sont responsables de la plupart de ces infections. Elles touchent plus volontiers des sujets immunodéprimés vivant dans des conditions précaires. Une atteinte particulière ganglionnaire (adénite nécrosante) est liée à C. pseudotuberculosis . Des septicémies liées à des C. diphtheriae tox+ ont été rapportées. En 2014, une flambée de diphtérie a été confirmée en Haïti. Pour l’année 2015, parmi les 76 cas probables notifiés, 69 ont été testés dont 30 (43.5%) se sont révélés positifs ayant causé 7 décès d’où un taux de létalité de 23.3%. Plus de trois quart des cas, soit 24 (80.0%) ont été confirmés entre la 35e et la 49e semaine épidémiologique. Deux tiers des cas étaient âgés de 5 ans et plus, 29 (96.7%) ont eu un statut vaccinal inconnu ou non vacciné. Les cas provenaient des départements du Nord, de l’Artibonite, du Centre et de l’Ouest Selon les investigations de DELR(direction d’épidémiologique, de laboratoire et de recherche) et Selon la MSPP les chiffres de la diphtérie ne cessent pas d’augmenter de 40 cas en 2013 à227 cas en 2017, selon le rapport statistique de la MSPP publié en 2016 ,31.5% soit environ 3 485 275 sur une population de 11 078 033 avaient accès aux soins de santé, Les départements du Centre et du Nord-Est enregistrent les niveaux de fréquentation les plus élevés soit 48.5% et 45.9% respectivement. L’utilisation des services reste relativement faible dans les autres départements qui présentent des niveaux de variation allant de 16.7% dans le Sud-Est à 39.2% dans le Nord (Elaboration propre à partir des rapports statistiques des départements sanitaires). Est-ce que le faible accès de la population aux services de santé (plus que la moitié de la population) peut expliquer cette remontée de diphtérie dans le pays ? Est-ce que ceci est lié aux faiblesses de nos institutions sanitaires de promouvoir des campagnes de vaccinations? Est-ce qu’un problème de faible moyen économique de la MSPP compte ténu du pourcentage consacré à la santé dans le budget national? Est-ce un problème environnemental ? La Ministre de la Santé Publique et de la Population, le Dr Florence D. Guillaume qui était accompagnée d’une haute délégation conduite par la Secrétaire d’Etat Américaine à la Santé et aux Services Sociaux, Madame Kathleen Sebelius, de l’ambassadeur américain en Haïti M. Kenneth Merten, de la représentante de l’OPS/OMS en Haïti Madame Lea Guido et plusieurs autres personnalités, a lancé officiellement le lundi 16 avril 2012, à l’Hôpital Eliazar Germain, à Pétion-Ville, le vaccin PENTAVALENT : un nouveau vaccin qui avait remplacé le DiTePer administré par le Programme National de Vaccination en Haïti. Ce vaccin immunise les enfants contre la diphtérie, le tétanos, la coqueluche, l’hépatite B et également contre les infections dues à l’Haemophilus influenzae de type b. « C’est une opportunité qui vient augmenter les chances du pays d’atteindre les objectifs du millénaire de développement (OMD) relatifs à la réduction de l’incidence des maladies classées parmi les premières causes de mortalité chez les enfants de (5) Cinq ans », a indiqué la Ministre, précisant que le PENTAVALENT représente un élément additionnel qui enrichit le paquet essentiel de services mis à la disposition de la population La réintégration du DiTePer ( diphtérie , tétanos, coqueluche ) dans le calendrier vaccinal fin 2016, est maintenant disponible en Haïti. Obligatoire chez le nourrisson, la vaccination antidiphtérique se fait avec un vaccin combiné protégeant également contre le tétanos et la coqueluche. Des rappels sont faits jusqu’à l’âge de 16-18 ans, puis une revaccination régulière est recommandée tous les dix ans. Une mise à jour des vaccinations est recommandée chez tous les voyageurs, quelle que soit leur destination. Les symptômes de la diphtérie sont notamment des amygdales couvertes d'un dépôt nacré ou grisâtre avec aspect de fausses membranes et touchant la luette, un écoulement nasal de pus, un gonflement des ganglions au niveau du cou, de la fièvre généralement modérée, une perte d'appétit et des complications parfois à type de gêne respiratoire, inflammation du myocarde, complications neurologiques comme des troubles de la vision, une paralysie du palais. Le moyen de prévention c’est de se faire vacciner ! Luttons ensemble contre la diphtérie! Norbrun Kerry, DCEM II Mattos-Guaraldi AL, Moreira LO, Damasco PV, Hirata Júnior R. Diphtheria remains a threat to health in the developing world--an overview. Mem Inst Oswaldo Cruz. 2003; 98(8): 987-93. Epub 2004. Mouton Y, Bissagnene E, Deboscker Y. Diphtérie. Encycl Méd Chir, Paris, France. Maladies infectieuses, 8017 P10, 4 -1986. Ohuabunwo G et al. Respiratory diphtheria among highly vaccinated military trainees in Latvia: improved protection from DT compared with Td booster vaccination. Scand J Infect Dis 2005; 37: 813-20. OMS. Vaccin antidiphtérique. REH, 2006, 81, 24-32. - OMS. Diphtérie. REH 2017 ; 92 : 320-321. - OMS. Vaccin antidiphtérique : note de synthèse de l’OMS – août 2017. REH 2017 ; 92 : 417-435. MINISTERE DE LA SANTE PUBLIQUE ET DE LA POPULATION.Compilation des Documents de la présentation des Statistiques 2014 du MSPP. 2015. l'hôtel El Rancho
0 Commentaires
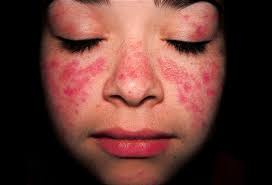
Célébrée depuis 2014 chaque 10 mai, la Journée mondiale du lupus a pour objectif de sensibiliser le public vis-à-vis de cette maladie auto-immune rare, très invalidante. Il faut dire que cette journée a été proclamée en Angleterre par un comité représentant 13 pays, lançant ainsi un appel dans le but d’obtenir des fonds destinés à la recherche d’un traitement adapte à cet important problème de santé publique.
En Haïti, cette maladie qui affecte pourtant un certain nombre d’individus de la population, ne reçoit toujours pas l’attention particulière qu’elle requiert si bien qu’on la confond souvent avec les lésions vésiculeuses du SIDA. De plus, le nombre de spécialistes en rhumatologie desservant la population est clairement en dessous de la moyenne. A la lumière de cet évènement, Intermed se propose d’aller à la découverte de cette pathologie encore peu connue, mais qui touche cependant près de 5 millions de personnes dans le monde. Le mot lupus qui signifie « loup » en latin est employé dès la fin du Moyen Âge pour décrire des lésions cutanées de la face. Ce n’est que bien longtemps après, dans les années 1850, que ce terme a été utilisé pour désigner des lésions dermatologiques du visage du Lupus Erythémateux Disséminé(LED), ressemblant aux masques de carnaval de Venise. Le LED est la maladie systémique la plus fréquente après le syndrome de Gougerot-Sjögren. Dans une population caucasoïde, la prévalence est évaluée de 10 à 60 pour 100 000 habitants. Il touche électivement l’adulte jeune, en particulier la femme avec un sex-ratio de 8 femmes pour 1 homme. L’incidence est maximale entre quinze et quarante-cinq ans. Cette affection est plus fréquente et souvent plus sévère en Asie, en Amérique du Sud et chez les Afro-Américains. Pouvant être très invalidante, elle évolue par poussées plus ou moins importantes avec des périodes dites de rémission plus ou moins longues. De cause encore inconnue, elle est dite auto-immune car elle est dûe à une réaction anormale du système immunitaire, par production d’auto-anticorps détruisant les propres cellules de l’organisme. Dans le cas du lupus, il s’agit d’anticorps anti-nucléaires, c’est-à-dire, dirigés contre les constituants du noyau cellulaire. Elle est caractérisée par une perte des capacités de tolérance du soi et un défaut de contrôle des lymphocytes B étant responsables de la forte production d’immunoglobulines, dont plus de 90% sont des auto-anticorps. Il existe cependant des facteurs externes, ce dont témoignent les cas de lupus induits par des médicaments. Elle est aussi dite disséminée car, elle touche de nombreux organes. Les manifestations cliniques sont diverses et variables selon les individus : douleurs articulaires et musculaires, fièvres, éruptions cutanées, photosensibilité, toux, perte de poids, atteintes viscérales pouvant entraîner à terme de nombreuses complications. Sa gravité évoque la possibilité d’une atteinte rénale ou cérébrale. Jusqu’ici de nombreux traitements ont été institués dans le but de soulager les symptômes lors des poussées, mais il n’existe toujours pas de traitement curatif de cette maladie. DE surcroît, certains médicaments utilisés, tels que les immunosuppresseurs peuvent être responsables d’effets secondaires, ce qui implique un suivi médical régulier des personnes atteintes. Certains chercheurs travaillent actuellement sur un traitement direct des atteintes constitutionnelles associant corticoïdes, AINS et certains antimitotiques qui pourraient nous l’espérons permettre une prise en charge adéquate de la maladie. Mc Romuald CHERUBIN, DCEM2 |
Details
AuteurCliquez ici pour modifier. Archives
Mai 2019
Catégories |
 Flux RSS
Flux RSS
